Образование развивается из клеток, производящих пигмент меланин. Он придает коже цвет и защищает ее от ультрафиолетового излучения, чем больше пигмента, тем она темнее и лучше поглощает УФ-лучи.
Бывает ли меланома у детей
Меланома у детей – это редкое заболевание, которое составляет менее 1% от всех случаев рака в детском возрасте. Чаще всего его обнаруживают в возрасте 4-6 и 11-19 лет, имеются случаи выявления патологии и у новорожденных. Максимальная заболеваемость приходится на 15-19 лет, причем преимущественно у пациентов женского пола.
У маленьких детей опухоль чаще всего развивается из врожденных пигментных невусов. Появление данных образований не связаны с негативным влиянием ультрафиолетового облучения и может возникать у детей с любым цветом кожи.
Причины меланомы
Точные причины развития новообразования не известны. Считается, что на его появление влияют различные факторы:
- генетическая предрасположенность. Некоторые дети рождаются с особыми характеристиками кожи, которые повышают риск меланомы. Например, светлая кожа, волосы и глаза, наличие множества родинок, врожденных или приобретенных, особенно больших, необычной формы. Риск заболевания увеличивается, если в семье были случаи этого заболевания или других типов рака кожи;
- воздействие ультрафиолетового излучения. УФ-лучи могут повредить ДНК клеток кожи и вызвать их злокачественное перерождение. Особенно опасны ожоги от солнца, солярия, которые могут произойти в детстве или подростковом возрасте. Поэтому важно защищать кожу от излишнего облучения, использовать солнцезащитные средства, одежду и головные уборы;
- некоторые заболевания и состояния. Появление опухоли может быть связано с нарушением иммунной системы, которая не может контролировать рост, размножение аномальных клеток. Меланома может быть частью синдрома семейных множественных атипичных невусов, который характеризуется наличием у пациента и его родственников большого количества родинок и меланом.
Фактором риска также являются инфекции вирусной природы, которым была подвержена женщина в период беременности, а также воздействие на ее организм вредными веществами.
Стадии меланомы
При определении стадий, учитывается насколько опухоль распространилась по коже и другим органам. Для этого используется международная классификация TNM AJCC/UICC, которая учитывает следующие параметры:
- T – толщина опухоли в миллиметрах, наличие прорастания в сосуды, нервы;
- N – поражение лимфатических узлов, ближайших к опухоли;
- M – наличие метастазов в отдаленных органах, таких как легкие, печень, кости, мозг.
- 0 – опухоль находится только в поверхностном слое кожи и не проникает в глубокие ткани;
- I – образование имеет толщину менее 2 мм и не прорастает в сосуды, нервы, лимфатические узлы, отдаленные органы не поражены;
- II – опухоль имеет толщину более 2 мм или прорастает в сосуды, нервы, лимфатические узлы. Отдаленные органы не поражены;
- III – опухоль любой толщины, прорастающая или не прорастающая в сосуды, нервы, с поражением одного, нескольких лимфатических узлов;
- IV – опухоль любой толщины, прорастающая или не прорастающая в сосуды, нервы, с поражением отдаленных органов.
Определение стадии злокачественной родинки у ребенка влияет на выбор лечения и прогноз заболевания. Чем раньше обнаружена и удалена опухоль, тем больше шансов на выздоровление.
Диагностика
Выявление заболевания начинается с визуального осмотра кожи и родинок. Родители должны обратить внимание на следующие признаки, которые могут указывать на меланому у детей:
- асимметрия – одна половина родинки отличается от другой по форме или размеру;
- границы – у ребенка имеется родинка с неровными, зубчатыми или размытыми краями;
- цвет – образование имеет неоднородный цвет – с различными оттенками коричневого, черного, красного, синего или белого;
- диаметр – родинка имеет диаметр более 6 мм или быстро увеличивается в размерах;
- эволюция – образование меняет вид, форму, цвет, размер, текстуру, начинает кровоточить, зудеть или болеть.
Если у ребенка есть подозрительная родинка или другое новообразование на коже, необходимо обратиться к дерматологу или онкологу. Врач проведет дополнительные исследования для подтверждения или исключения диагноза меланомы. Основным методом диагностики является биопсия – забор ткани из подозрительного участка для гистологического исследования под микроскопом. Анализ может быть выполнен разными способами, например, тонкоигольной аспирационной биопсией, инцизионной биопсией (вырезанием части опухоли).
Исследование позволяет определить тип, толщину и степень злокачественности опухоли, а также наличие прорастания в сосуды, нервы. Для определения стадии меланомы и наличия метастазов могут быть назначены дополнительные обследования, такие как ультразвуковое исследование лимфатических узлов, компьютерная томография, магнитно-резонансная томография, позитронно-эмиссионная томография или другие. Также могут быть проведены лабораторные анализы крови для оценки общего состояния ребенка и функции различных органов.
Лечение
Лечебная тактика зависит от формы, стадии и распространения опухоли, а также от возраста, состояния здоровья и индивидуальных особенностей ребенка.
Если у вас есть вопросы или вы хотите записаться в клинику, пожалуйста, позвоните по телефону +7 (812) 670-03-03 | Записаться |
Хирургическое лечение
Это самый эффективный и часто используемый метод лечения раковой родинки у детей. Он заключается в удалении опухоли вместе с окружающей здоровой тканью, чтобы исключить риск остаточных опухолевых клеток. В зависимости от размера и места образования может быть выполнено фасциально-футлярное иссечение (удаление опухоли вместе с подкожной клетчаткой и фасцией) или широкое локальное иссечение (удаление со здоровыми тканями вокруг образования).
Если опухоль поразила ближайшие лимфатические узлы, то они также удаляются хирургически. Оперативное лечение может быть дополнено лучевой терапией, химиотерапией для предотвращения рецидивов или метастазов.
Химиотерапия
Метод лечения, при котором применяются специальные препараты, убивающие или останавливающие рост опухолевых клеток. Химиотерапия может быть проведена до или после хирургического лечения, а также в случаях, когда оперативное вмешательство выполнить невозможно либо оно неэффективно.
Химиотерапия может быть системной (препараты вводятся в кровь через вену или в виде таблеток) или регионарной (лекарственные вещества вводятся непосредственно в пораженную область). Проведенная терапия может вызывать различные побочные эффекты, такие как тошнота, рвота, потеря аппетита, аллергические реакции, анемия, инфекции, выпадение волос, истончение ногтевых пластин, снижение иммунитета и другие. Поэтому во время химиотерапии необходимо тщательно следить за состоянием ребенка и проводить симптоматическое, поддерживающее лечение.
Лучевая терапия
Метод лечения, при котором на опухоль воздействуют высокоэнергетическими лучами, повреждающими ДНК опухолевых клеток и препятствующие их размножению. Лучевая терапия может быть дистанционной (лучи направляются на опухоль извне) или контактной (лучи источника помещаются внутрь или рядом с образованием).
Лучевая терапия может быть использована как самостоятельный метод лечения или в сочетании с оперативным вмешательством, химиотерапией. Она может вызывать побочные эффекты, такие как кожные реакции, воспаление слизистых оболочек, утомляемость, головная боль, болевые ощущения в области лечения и другие. Поэтому во время лечения необходимо защищать кожу от солнца, увлажнять ее, избегать раздражающих веществ и проводить симптоматическую терапию.
Иммунотерапия
Метод заключается в стимуляции иммунной системы организма, чтобы поспособствовать ее борьбе с опухолевыми клетками. Иммунотерапия может быть активной (применяются препараты, которые активируют иммунные клетки) или пассивной (применяются препараты, которые содержат иммунные клетки или антитела, направленные против опухолевых клеток). Иммунотерапия может быть использована как самостоятельный метод лечения или в сочетании с другими методами. Иммунотерапия может вызывать побочные эффекты, такие как аллергические реакции, лихорадка, озноб, головная боль, боли в суставах и мышцах, снижение кровяного давления и другие. Поэтому во время иммунотерапии необходимо тщательно следить за состоянием ребенка и проводить симптоматическое и поддерживающее лечение.
Прогноз и профилактика
Прогноз заболевания зависит от формы, стадии и распространения опухоли, а также от эффективности лечения. В целом, чем раньше обнаружено и удалено злокачественное образование, тем больше шансов на выздоровление. По данным международных статистических исследований, пятилетняя выживаемость у детей с меланомой кожи составляет около 90%. Однако у некоторых могут возникать рецидивы или метастазы, которые ухудшают прогноз.
Для снижения риска развития заболевания необходимо соблюдать следующие меры профилактики:
- защищать кожу от из излишнего облучения ультрафиолетовыми лучами. Избегать пребывания на солнце в часы максимальной активности (с 10 до 16 часов), использовать солнцезащитные кремы с высоким фактором защиты (не менее 30), носить шляпы, очки, одежду из плотной ткани, которая закрывает большую часть тела;
- регулярно осматривать кожу, родинки. Обращать внимание на любые изменения в их виде, форме, цвете, размере, текстуре. При обнаружении подозрительных признаков немедленно обратиться к врачу. Рекомендуется проводить самоосмотр кожи не реже одного раза в месяц;
- проходить медицинские обследования. Детям с высоким риском меланомы (с наследственной предрасположенностью, врожденными, приобретенными родинками, иммунодефицитом и другими факторами) необходимо регулярно посещать дерматолога, онколога для профилактических осмотров, консультаций. Также могут быть назначены дополнительные исследования для контроля состояния кожи и других органов;
- вести здоровый образ жизни. Соблюдать режим питания, сна и отдыха, употреблять достаточное количество воды, овощей и фруктов, избегать курения, алкоголя, заниматься физической активностью, поддерживать иммунитет и психоэмоциональное равновесие.
Меланома кожи у детей – это редкое, но опасное заболевание, которое требует своевременной диагностики и лечения. Родители должны быть внимательны к состоянию кожи и родинок своих детей и при обнаружении любых подозрительных изменений обращаться к специалистам.
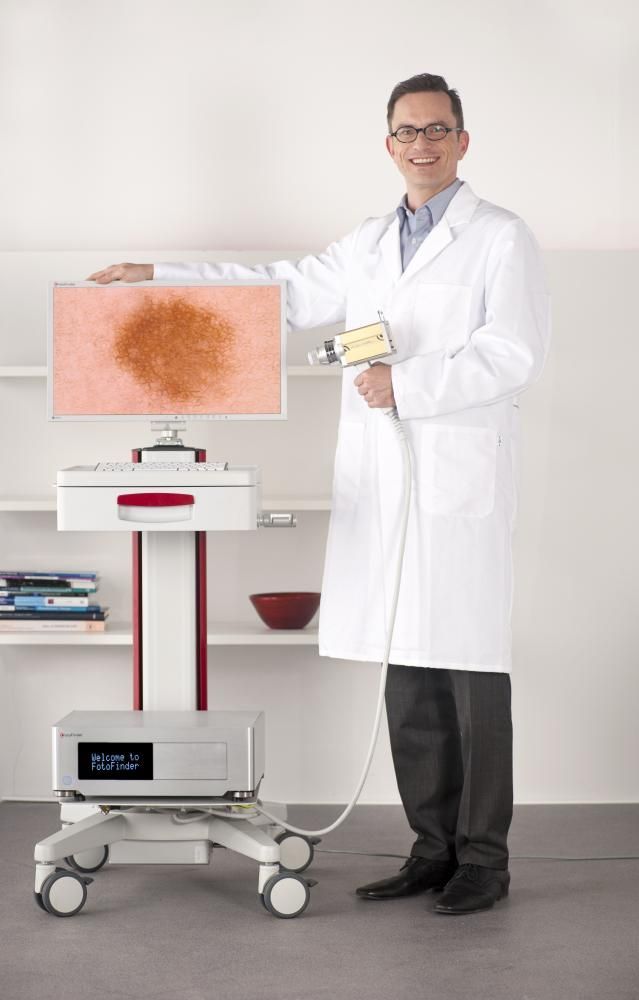
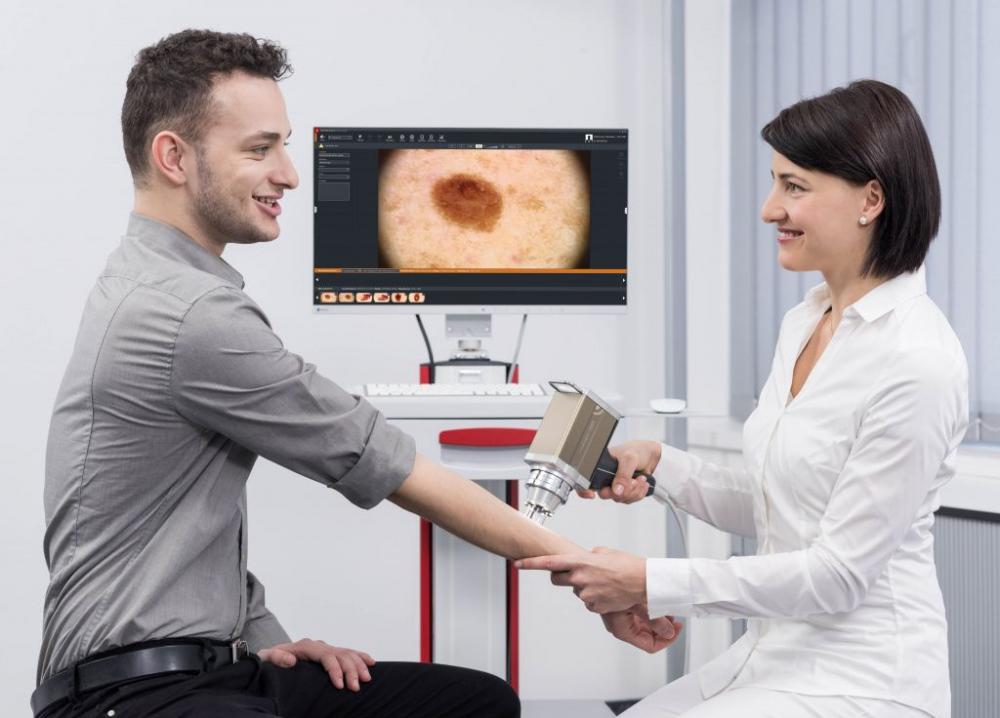
Одно из важных исследований для выявления заболевания - цифровая дерматоскопия кожи на аппарате FotoFinder, которое проводит фотографирование кожного покрова, каждого образования. Аппарат обеспечивает увеличение в 140 раз, позволяя рассмотреть все новообразования кожи, не пропустив ни одной опасной родинки. Все полученные данные заносятся в специальную программу, что позволяет наблюдать за образованиями в динамике, сравнивать снимки при каждом посещении. Обследование не требует никакой подготовки, не имеет противопоказаний, проходить его можно в любом возрасте, как по направлению врача, так и по собственному желанию с профилактической целью.
В многопрофильной клинике «Балтмед» работают опытные врачи-детские онкологи, которые проведут необходимые обследования, подберут индивидуальный план лечения и окажут квалифицированную помощь. В медицинском центре установлено современное оборудование, которое позволяет проводить качественную диагностику и лечебные манипуляции. Для записи на консультацию к специалисту, уточнения интересующей информации позвоните по указанному телефону.